
Che cos'è il linfedema?
Il linfedema è un edema (gonfiore) anomalo e spesso abnorme, dovuto ad un ristagno di linfa in una o più parti del corpo.
Si manifesta quando, per svariati motivi, il sistema linfatico non riesce a drenare correttamente la linfa, cioè il liquido di scarto del nostro metabolismo, che dunque ristagna e coagula, divenendo un edema duro, pesante, che ostacola spesso i normali movimenti del corpo e che porta una lunga serie di altri disturbi, alcuni molto pericolosi.
Il linfedema è una patologia ancora sottostimata dalla Medicina italiana, che affligge un enorme numero di persone ogni anno (pazienti oncologici ma non solo), e che abbassa di molto la qualità di vita ai pazienti, rendendola spesso un vero tormento.
Che cos'è la linfa?
La linfa è un liquido lievemente alcalino, composto essenzialmente da proteine (circa l'80%), con piccole parti di acqua, grassi, carcasse di batteri ed anche molecole virali.
La linfa è un sottoprodotto del metabolismo, in particolar modo della respirazione cellulare, e viene espulsa per osmosi dalle cellule, e riversata a getto continuo negli spazi interstiziali dei tessuti.
La produzione di linfa è considerevole, in un soggetto adulto: circa 2,5 litri ogni 24 ore.
Negli spazi interstiziali, la linfa è raccolta da un ramificato sistema di vasi dedicati, i vasi linfatici, che l'assorbono e la fanno confluire nel circolo venoso.
Nella circolazione venosa, la linfa è infine scomposta e trattata chimicamente dal fegato e definitivamente espulsa grazie all'attività renale.
Senza l'attività essenziale del sistema linfatico, la vita dei mammiferi non potrebbe sussistere, poiché l'organismo verrebbe presto intossicato dalle proteine di scarto del suo stesso metabolismo.
Cosa sono i linfonodi?
I linfonodi, chiamati un tempo anche linfoghiandole, sono dei piccoli organi sparsi in grande quantità per tutto il sistema linfatico, verso cui si comportano come delle vere e proprie stazioni di filtraggio.
Il compito principale dei linfonodi è quello di filtrare costantemente la linfa, analizzarne il contenuto e, in caso di presenza di carica microbica (batteri, virus, parassiti e qualsiasi altra minaccia per l'organismo) produrre l'adeguata risposta difensiva, cioè i linfociti.
Difatti, i linfonodi sono la 'memoria fisica' dove il nostro corpo conserva le informazioni genetiche di tutte le minaccie combattute e sconfitte nel passato.
Una gigantesca banca dati genetica, incredibilmente efficiente.
Se un microbo, virus o battere che sia, viene chimicamente riconosciuto dai linfonodi, essi subito si attivano per produrre una grande quantità di linfociti specifici, istruiti (sempre chimicamente) per aggredire la minaccia e debellarla prima che essa possa riprodursi in maniera incontrollata.
Grazie alla grande capillarità del sistema linfatico, che arriva in ogni parte del corpo, gli anticorpi possono viaggiare verso la minaccia e sconfiggerla rapidamente, impedendo dunque l'inizio della sintomatologia.
Ecco perché, solitamente, non ci ammaliamo mai della stessa patologia virale, una volta contratta (o dopo avere fatto lo specifico vaccino).
Senza il lavoro di filtraggio e sorveglianza costante dei linfonodi, nonché senza la loro capacità di memorizzare e riconoscere le minacce già note, il nostro sistema immunitario semplicemente non esisterebbe, e saremmo dunque esposti ad ogni genere di attacco microbico.
Perché i linfonodi vengono rimossi durante un intervento oncologico?
I linfonodi sono raggruppati in diverse aree del corpo, che prendono il nome di stazioni linfonodali.
Nel corpo umano, ne esistono molte, e le più note sono quelle inguinali, ascellari, clavicolari e quelli facenti parte dell'intricata e iper-ramificata zona del collo e della testa.
Quando il corpo umano sviluppa una degenerazione tumorale di un dato tessuto, i linfonodi ad esso adiacenti rilevano quasi immediatamente la minaccia, ingrossandosi e cominciando a produrre anticorpi.
Questi linfonodi sono chiamati 'sentinella', proprio perché, più vicini alla neoplasia, si attivano per primi una volta rilevata la minaccia tumorale.
Purtroppo, un carcinoma maligno è una degenerazione aggressiva, che danneggia i tessuti sani e li aggredisce, inglobandoli ed espandendosi indefinitamente, ad un ritmo spesso molto sostenuto.
Espandendosi, alcune cellule tumorali possono aggredire i linfonodi adiacenti, danneggiandoli e utilizzando il sistema linfatico come via principale per arrivare in aree anatomicamente distanti da quella originale, dove possono continuare a replicarsi originando le metastasi.
Per evitare questo, durante un intervento chirurgico di rimozione oncologica i protocolli moderni, oltre alla massa tumorale originaria e a parte del tessuto sano immediatamente adiacente ad essa (margine di sicurezza), prevedono anche l'asportazione dei linfonodi ad essa adiacenti, che potrebbero essere già stati infettati dal tumore.
La linfoadenectomia è una procedura di sicurezza standard, che il Chirurgo deve sempre rispettare per ridurre al minimo il rischio di recidive e metastasi, ma che ovviamente danneggia il sistema linfatico.
Un male comunque necessario, poiché il rischio di aderenze tumorali dei linfonodi vicini al carcinoma è sempre alto.
Cosa succede quando i linfonodi vengono rimossi?
Il sistema linfatico è un fitto reticolo iper-svilippato in tutto il corpo, che fortunatamente riesce ad equilibrarsi e bilanciarsi autonomamente.
Questo vuol dire che se un'area del corpo risulta danneggiata, a livello linfatico, solitamente un'area attigua sana si sobbarca il lavoro extra, provvedendo dunque a bilanciare il drenaggio della linfa.
Ovviamente, come del resto qualsiasi altro danneggiamento del corpo, il sistema riesce a bilanciarsi entro certi limiti.
Nell'80% dei casi di linfoadenectomia, il sistema linfatico riesce a riassestarsi e riequilibrarsi, e dunque il paziente non sperimenta alcun sintomo di stasi linfatica.
Tuttavia, nel restante 20% degli altri pazienti oncologici, il sistema linfaqtico subisce un blocco che non riesce a bilanciare, sviluppando quindi un linfedema.
Tale linfedema viene chiamato secondario, poiché differente da quello primitivo, cioè causato da una malformazione congenita del sistema linfatico.
Quando si sviluppa un linfedema dopo un intervento tumorale?
Se e quando si svilupperà un linfedema dopo un qualsiasi intervento oncologico, non è preventivabile.
Un linfedema secondario si può manifestare subito dopo l'intervento, dopo qualche mese oppure anche dopo molti anni, e la Medicina moderna non ha strumenti di prevenzione che possano aiutare il Medico nella previsione della patologia.
Lo sviluppo o meno del linfedema è dato dalla capacità del sistema linfatico di bilanciare il drenaggio della linfa, ed è una condizione che può essere mutevole nel tempo.
A volte, un paziente oncologico rimane in buona salute e ben bilanciato a livello linfatico per molti anni, per poi sviluppare improvvisamente un rigonfiamento improvviso, magari dopo un piccolo evento traumatico insignificante, come la puntura di un insetto o una piccola distrazione muscolare.
Anche i controlli medici preventivi, parlando esclusivamente di linfedema (e non a livello oncologico) sono sostanzialmente inutili: finché il sistema linfatico compensa bene, il Medico non nota i sintomi, che risultano clinicamente irrilevanti anche con esami specifici come la linfoscintigrafia.
Finché il sistema linfatico bilancia, dunque, non è necessario nessun intervento terapeutico.
Come si manifesta il linfedema?
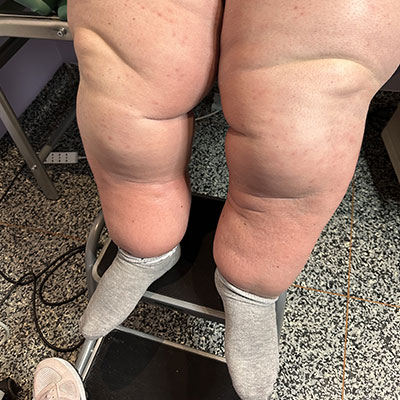
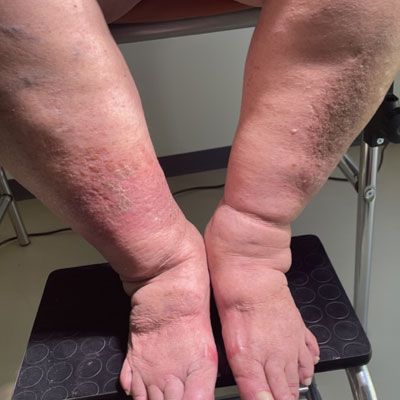
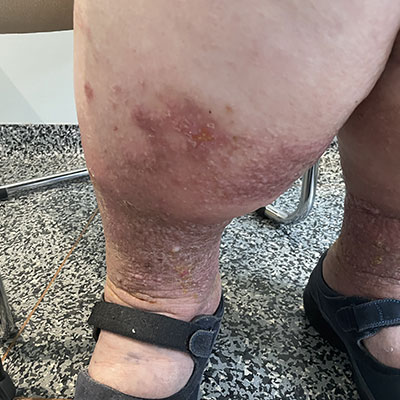
Il linfedema si manifesta come un rigonfiamento abnorme, dapprima morbido e soffice e poi duro e fibrotico, della parte del corpo dove la linfa non viene più drenata, e dunque ristagna.
La linfa è composta principalmente da proteine (quindi polimeri), e dopo un certo tempo di ristagno fibrotizza, divenendo dunque dura e rendendo la parte del corpo affetta da linfedema difficile da muovere.
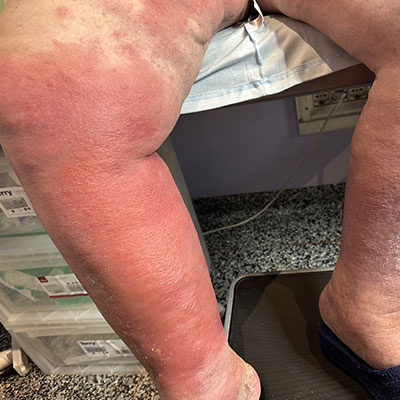
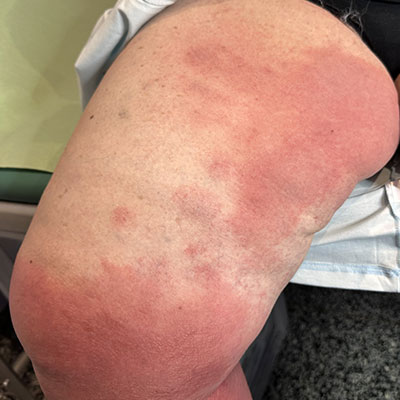
La pelle sopra la stasi linfatica diviene arrossata, delicata, spesso squamata, perdendo il naturale colore tipico del fenotipo del paziente.
Datosi che la zona del linfedema risulta bloccata a livello linfatico, anche la risposta degli anticorpi sarà deficitaria: semplicemente, ne arriveranno molto pochi.
Il sintomo secondario del linfedema è dunque l'immunodeficienza della parte rigonfia di linfa, che risulta quindi molto più delicata rispetto al resto del corpo, e facile preda delle infezioni batteriche.
Arrossamenti, infezioni superficiali (chiamate erisipela) oppure profonde ai vasi linfatici stessi, chiamate linfangiti, sono la conseguenza diretta dell'immunodeficienza che il linfedema porta.
Se non trattata con l'opportuna terapia decongestionante, la parte affetta da linfedema si gonfia sempre di più, arrivando a lacerare la pelle e causando quindi un gemizio di linfa.
Tale perdita costante porta presto a macerazione la cute, che viene attaccata dai batteri e può sviluppare pericolose ulcere, che non guariscono mai e che, se non curate, possono sviluppare importanti infezioni, potenzialmente mortali.
C'è una cura per il linfedema secondario?
Attualmente, né la Medicina e né la Chirurgia hanno una cura specifica per il linfedema.
Allo stato attuale della tecnologia, non è ancora possibile ricostruire parti del sistema linfatico danneggiato, e non sono disponibili farmaci capaci di drenare quello che è, a tutti gli effetti, un problema idraulico di congestione di liquido.
La Chirurgia per i pazienti linfatici, non sempre possibile e dai risultati spesso non soddisfacenti, mira a creare degli shunt, cioè delle connessioni artificiali dei vasi linfatici sani con le vene adiacenti, in modo da tentare di bypassare la stasi linfatica.
Ciò riesce solo in pochi casi, e comunque non è sufficiente per dichiarare 'guarito' il paziente, che dovrà comunque continuare i trattamenti decongestionanti.
Sul finire degli anni '90, l'Organizzazione Mondiale della Sanità ha dichiarato unica terapia valida per il linfedema la Terapia Complessa Decongestionante, cioè quella serie di terapie fisiche e cura della cute capaci di ridurre la stasi linfatica, e sgonfiare dunque il linfedema.
Cos'è la Terapia Complessa Decongestionante?
La Terapia Complessa Decongestionante è la terapia considerata Gold Standard per il trattamento del linfedema, sia primitivo che secondario.
Si basa sulla cura ed igiene della cute, su speciali massaggi capaci di defibrotizzare la linfa (i linfomassaggi), dei bendaggi capaci di spremere in profondità i tessuti e di un particolare tipo di ginnastica ad arto bendato, capace di massimizzare il lavoro del bendaggio.
Attualmente, questo tipo di terapia, se ben eseguita, riesce a sgonfiare di molto il linfedema, permettendo al paziente un ritorno pressoché normale alle sue attività.
Cos' il tutore elasticompressivo?
Il tutore elastocompressivo è un particolare tutore, di foggia e dimensione variabile e costruito sul paziente e sulla sua propria necessità, che ha un livello di compressione elastica calibrato e differenziato.
La compressione che esercita è maggiore verso le periferie del corpo e minore verso il cuore, tale da spingere costantemente la linfa verso il dotto linfatico principale, ed aiutare quindi il drenaggio della stessa dalla parte affetta da linfedema.
In pratica, è un grande ausilio ai vasi linfatici sani che devono sobbarcarsi il lavoro extra del linfedema, e viene prescritto dal Medico Linfologo a complemento della Terapia Complessa Decongestionante.
L'uso quotidiano del tutore elastocompressivo e regolari cicli di Terapia Complessa Decongestionante permettono al paziente linfatico di condurre una vita normale, sia nella quotidianità che nell'eventuale attività sportiva.
A chi rivolgersi in caso di sospetto linfedema post-oncologico?
Il Medico adatto per diagnosticare e per trattare il linfedema secondario è il Medico Linfologo.
La Linfologia è una parte della Chirurgia Vascolare, quindi il Medico Linfologo è, solitamente, un Chirurgo Vascolare, che si è perfezionato in Linfologia direttamente sul campo, o seguendo master post-specialistici dedicati.
Purtroppo, in Italia c'è una cronica carenza di Medici Linfologi, e spesso per il paziente diventa una vera Odissea trovarne uno preparato e competente, che possa seguirli in quello che è, per forza di cose, un rapporto necessariamente continuativo e sul lungo periodo.
A Milano, la Dott.ssa Luisella Troyer puà aiutarti per il tuo linfedema post-tumorale
La Dott.ssa Luisella Troyer è un Chirurgo Vascolare perfezionata come Medico Linfologo, che si occupa da oltre trent'anni delle patologie linfatiche e di tutti i tipi di linfedema, sia primitivi che secondari.
La Dottoressa è perfezionata in Linfologia Oncologica, e nel suo studio Salus Mea di Milano offre il supporto totale ai pazienti linfatici, con fisioterapisti esperti nella Terapia Complessa Decongestionante, che si avvalgono anche di moderne apparecchiature linfodrenanti mediche.
Nello studio della Dottoressa troverai tutto il supporto necessario, anche per quanto riguarda i tutori elastici, che ti verrano prescritti su misura, confezionati da tecnici ortopedici perfezionati proprio nelle patologie linfatiche.
Servizi sanitari davvero completi per il tuo linfedema, affinché tu non ti senta mai solo, e possa vivere una vita piena e di ottima qualità, senza rinunce o sofferenze.
Qui c'è lo studio della Dottoressa
Lo studio della Dott.ssa Luisella Troyer si trova a Milano, in Via della Moscova 60, proprio in centro città, ed è facilmente raggiungibile con la fermata della metro M2 (metro verde) Moscova.



ti muoverai meglio
La linfa è composta in percentuale maggioritaria da proteine, quindi polimeri.
Se non drenata dal sistema linfatico, ristagnando fibrotizza, di fatto coagulando e facendo divenire il linfedema estremamente duro.
Questo rende difficili al paziente anche i movimenti basilari, peggiorando di molto la sua qualità di vita.
La Terapia Complessa Decongestionante può diminuire il volume del linfedema e sciogliere la linfa coagulata, migliorando subito i tuoi movimenti.
eviterai pericolose infezioni
La zona del corpo affetta da linfedema è immunodepressa, poiché la stasi linfatica impedisce l'adeguata risposta immunitaria.
Questo vuol dire che lesioni anche molto piccole, come punture di zanzara, possono infettare e provocare pericolose (e dolorose) linfangiti.
Ogni linfangite peggiora ulteriormente il sistema linfatico, di fatto peggiorando il linfedema.
La Terapia Complessa Decongestiva non solo sgonfia l'edema della linfa, ma si prende cura della pelle, proteggendola e abbassando il rischio delle linfangiti.

Ti risparmierai le ulcere
Un linfedema non trattato, alla lunga, sfocia quasi sempre in gemizi di linfa, che a loro volta causano lesioni croniche, chiamate ulcere linfatiche.
Le ulcere linfatiche non guariscono se prima non si risolve la stasi linfatica, e possono degenerare in infezioni batteriche estemamente pericolose.
Il rischio di necrosi dei tessuti e setticemia è serio per le ulcere croniche, e deve essere sempre considerato.
L'unico modo per guarire dalle ulcere linfatiche è per mezzo della Terapia Complessa Decongestiva.

Trent'anni di ricerca scientifica di alto livello, per farti stare bene col tuo corpo.
Contatta con fiducIa la Dott.ssa Luisella Troyer: È qui per aiutarti, sempre. Tutti i campi con * sono obbligatori.

Vuoi chiamarci telefonicamente per prenotare il tuo appuntamento?
Nessun problema, chiamaci subito al
Questa è una pagina di informativa sanitaria conforme alle direttive vigenti in materia di deontologia medica.
La sua finalità è una corretta e deontologica informativa per i pazienti.
Tutto il suo contenuto è conforme al Codice di Deontologia Medica, nonché ai seguenti articoli di legge: Art. 2, comma 1 del Decreto-legge del 4 luglio 2006 n. 223; Art. 4 del DPR del 7 agosto 2012 n. 137; Art. 1 co. 525 e 536 della Legge n. 145 del 30 dicembre del 2018.
I trattamenti, le cure, i servizi medici proposti in questa pagina non hanno lo scopo di sostituire la visita specialistica, non costituiscono un consiglio medico e non dovrebbero essere considerati come tali.
I risultati delle terapie e delle cure possono variare da paziente a paziente, e non possono essere sempre garantiti per ogni caso clinico.
I dati statistici eventualmente riportati nella pagina non costituiscono certezza di risoluzione delle patologie, e devono sempre essere ragionati alla luce delle imponderabilità intrinseche di ogni trattamento medico e chirurgico.
Questa pagina non è in alcun modo affiliata a Google LLC e Facebook Inc.
Privacy Policy | Cookie Policy